Διαβητικό οίδημα ωχράς κηλίδας
Το διαβητικό οίδημα ωχράς κηλίδας αφορά στη συσσώρευση υγρού στις στοιβάδες του αμφιβληστροειδούς. Το διαβητικό οίδημα της ωχράς κηλίδας μπορεί ν απροκύψει σε οποιαδήποτε φάση της διαβητικής αμφιβληστροειδοπάθειας και είναι η σημαντικότερη αιτία μείωσης της οπτικής οξύτητας των διαβητικών ασθενών.
.jpg)
Ασθενής με παραγωγικού τύπου διαβητική αμφιβληστροειδοπάθεια και διαβητικό οίδημα ωχράς κηλίδας.
Κατηγορίες διαβητικού οιδήματος ωχράς κηλίδας
Υπάρχουν δύο είδη διαβητικού οιδήματος της ωχράς κηλίδας, τα οποία κατατάσσονται ανάλογα με τον τρόπο που εισέρχεται το υγρό στην ωχρά κηλίδα:
• Το εστιακό διαβητικό οίδημα της ωχράς κηλίδας, το οποίο οφείλεται σε μικροανωμαλίες στα αιμοφόρα αγγεία, γνωστές ως μικροανευρύσματα.
• Το διάχυτο διαβητικό οίδημα της ωχράς κηλίδας, το οποίο οφείλεται σε διεύρυνση των τριχοειδών του αμφιβληστροειδούς, των μικρών δηλαδή αιμοφόρων αγγείων που βρίσκονται στο πίσω μέρος του ματιού.
Συμπτώματα διαβητικού οιδήματος ωχράς κηλίδας:
• Παραμόρφωση της εικόνας.
• Φωτοφοβία.
• Μείωση της ευαισθησίας στην αντίθεση.
• Διαταραχές της αντίληψης των χρωμάτων.
• Παράκεντρα σκοτώματα.
Αίτια εμφάνισης του διαβητικού οιδήματος της ωχράς κηλίδας
Διάφοροι παράγοντες σχετίζονται με το διαβητικό οίδημα ωχράς κηλίδας και την πρόγνωση της πάθησης αυτής.
• Η αρτηριακή υπέρταση.
• Η υπερλιπιδαιμία.
• Η διαβητική νεφροπάθεια.
• Το κάπνισμα.
• Τα αυξημένα επίπεδα γλυκοζυλιωμένης αιμοσφαιρίνης ΗbA1c στο αίμα είναι ο κυριότερος παράγοντας εμφάνισης του διαβητικού οιδήματος ωχράς κηλίδας.
Παθογένεια διαβητικού οιδήματος:
Η διάσπαση του αιματοαμφιβληστροειδικού φραγμού οδηγεί στη διαρροή των συστατικών του πλάσματος στον περιβάλλοντα αμφιβληστροειδή, γεγονός που οδηγεί σε αμφιβληστροειδικό οίδημα. Όταν η νόσος αφεθεί χωρίς θεραπεία, πάνω από το 50% των ασθενών θα εμφανίσει απώλεια της όρασης ≥10 γράμματα σε διάστημα 2 ετών.
Ο τρόπος διάγνωσης του του διαβητικού οιδήματος γίνεται με τις εξής εξετάσεις:
• Φλουροαγγειογραφία με φλουροσκεΐνη η ινδοκυανίνη για την απεικόνιση των αγγείων που διαρρέουν υγρό.
• Οπτική Τομογραφία Συνοχής (OCT).
• OCT αγγειογραφία. Η OCT αγγειογραφία είναι πολύ χρήσιμη για ασθενείς που είναι αλλεργικοί στη φλουροσεΐνη, τη χρωστική που είναι απαραίτητη για τη διενέργεια φλουροαγγειογραφίας, τους υπερήλικες και τους καρδιοπαθείς.
Με τις παραπάνω τεχνικές μπορούν να απεικονιστούν οι αγγειακές δομές του αμφιβληστροειδή και να απεικονιστεί η ύπαρξη ένδο ή υπο-αμφιβληστροειδικού υγρού
Μετά τη διενέργεια της πρώτης φλουροαγγειογραφίας ή OCT αγγειογραφίας, για την παρακολούθηση της πορείας της νόσου και της ανταπόκρισης της αγωγής, το OCT παρέχει πολύ χρήσιμα μορφολογικά στοιχεία, όπως το κεντρικό πάχος του αμφιβληστροειδούς (CRT), πιθανό οίδημα, περιοχές ύπο και υπερφθορισμού, δομικές αλλαγές στους φωτοϋποδοχείς και στην ELM (έξω αφοριστική μεμβράνη) μεμβράνη, πιθανή ύπαρξη επιαμφιβληστροειδικής μεμβράνης, αλλαγές στο πάχος του χοριοειδούς και αποδιοργάνωση των εσωτερικών στιβάδων του αμφιβληστροειδούς (disorganization of inner retinal layers-DRILL) η οποία παίζει καθοριστικό ρόλο για την oπτική oξύτητα του ασθενή μετά την υποχώρηση του οιδήματος. Ακόμα μπορεί να απεικονίσει την πρόσφυση ή την έλξη που ασκεί το υαλοειδές σώμα στον αμφιβληστροειδή.
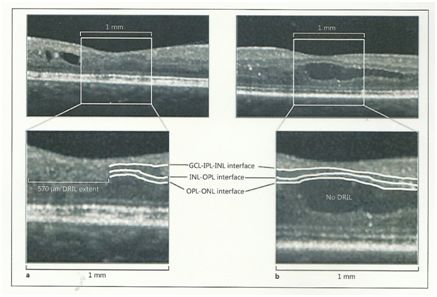
Χαρακτηριστική απεικόνιση παρουσίας και απουσίας DRILL (disorganization of the retinal inner layers). Στην αριστερή πλευρά της εικόνας απεικονίζεται ένας αμφιβληστροειδής με DRILL, οι στιβάδες του δηλαδή δεν μπορούν να διαχωριστούν στην εξέταση OCT λόγω βλάβης από την διαβητική αμφιβληστροειδοπάθεια και το διαβητικό οίδημα. Στη δεξιά πλευρά της εικόνας παρατηρείται αμφιβληστροειδής με διαβητικό οίδημα της ωχράς κηλίδας, του οποίου όμως οι στιβάδες μένουν διακριτές παρά το οίδημα. Σε έρευνα που πραγματοποιήθηκε, οφθαλμοί που παρουσίασαν DRILL είχαν μικρότερη βελτίωση της οπτικής οξύτητας μετά την απορρόφηση του υγρού, σε σχέση με οφθαλμού που δεν παρουσίαζαν DRILL.
Τρόποι αντιμετώπισης του διαβητικού οιδήματος:
• Για πολλά χρόνια ο βασικός τρόπος αντιμετώπισης του διαβητικού οιδήματος της ωχράς κηλίδας ήταν η θεραπεία με laser, η οποία σκοπό είχε να δημιουργήσει εγκαύματα σε κάποιες ατροφικές περιοχές του αμφιβληστροειδούς ώστε να αυξηθεί η αιμάτωση και οξυγόνωση των λοιπών περιοχών και να υποχωρήσει το οίδημα.
• Σε συγκριτικές μελέτες που έχουν γίνει τα τελευταία χρόνια ανάμεσα στη θεραπεία με laser και την ενδοϋαλοειδική έγχυση anti-VEGF παραγόντων έχει αποδειχθεί πως τα οφέλη των εγχύσεων στην μορφολογική δομή του αμφιβληστροειδούς, την ταχύτητα απορρόφησης του υγρού αλλά και την οπτική αποκατάσταση μετά την υποχώρηση του οιδήματος, είναι καλύτερα. Αυτό καθιστά τις ενδοϋαλοειδικές εγχύσεις anti-VEGF την πρώτη γραμμή αντιμετώπισης του διαβητικού οιδήματος της ωχράς κηλίδας. Οι anti-VEGF παράγοντες που χρησιμοποιούνται για την αντιμετώπιση του διαβητικού οιδήματος της ωχράς κηλίδας είναι το ranibizumab, το aflibercept και το bevacizumab (το οποίο χρησιμοποιείται ορισμένες φορές παρότι δεν έχει την ανάλογη έγκριση για οφθαλμική χρήση).
Συγκριτική μελέτη έχει ακόμη διεξαχθεί και για να διαπιστωθεί ποια από τις τρεις ουσίες παρουσιάζει τα καλύτερα αποτελέσματα όσον αφορά τη βελτίωση της οπτικής οξύτητας, την ανατομική αποκατάσταση του αμφιβληστροειδούς και την διάρκεια του αποτελέσματος. Σύμφωνα με τη μελέτη αυτή (Protocol T study) η οποία διήρκησε 2 χρόνια και συμπεριέλαβε συνολικά 660 ασθενείς με διαβητικό οίδημα της ωχράς κηλίδας, κατά τον πρώτο χρόνο η δραστική ουσία aflibercept είχε το προβάδισμα, προσφέροντας ελαφρώς πιο βελτιωμένη οπτική οξύτητα ενώ ακολουθούσαν οι ranibizumab και bevacizumab, για τους οφθαλμούς που συμμετείχαν στη μελέτη και είχαν τη λιγότερο επηρεασμένη οπτική οξύτητα. Στο δεύτερο χρόνο της μελέτης η οπτική οξύτητα στα γκρουπ του aflibercept και του ranibizumab ήταν η ίδια, με το γκρουπ του bevacizumab να ακολουθεί. Αυτό δείχνει πως η χρήση aflibercept είναι ίσως προτιμότερη εάν ο ασθενής βρίσκεται στην αρχή της εκδήλωσης του διαβητικού οιδήματος και η οπτική του οξύτητα είναι ακόμα σχετικά καλή. Εάν ένας ασθενής έχει εμφανίσει διαβητικό οίδημα και δεν έχει λάβει έγκαιρη θεραπεία, η οπτική του οξύτητα θα βελτιωθεί αλλά ενδεχομένως όχι όσο θα μπορούσε να βελτιωθεί με την έγκαιρη αντιμετώπιση.
Η θεραπεία με παράγοντες anti-VEGF ακολουθεί αρχικά μηνιαίο σχήμα, για τους πρώτους 3-6 μήνες, έως ότου σταθεροποιηθεί η οπτική οξύτητα και η ανατομική αποκατάσταση. Στη συνέχεια η αγωγή μπορεί να τροποποιηθεί ανάλογα με τις ανάγκες του κάθε ασθενή. Η τακτική παρακολούθηση ειδικά κατά τον πρώτο χρόνο της αγωγής είναι σημαντική. Διάφορες μελέτες που αφορούν τη χρήση anti-VEGF παραγόντων σε ασθενείς με διαβητικό οίδημα της ωχράς κηλίδας δείχνουν πως η ανάγκη για επαναληπτική ένεση μειώνεται σημαντικά μετά τον πρώτο χρόνο αγωγής. Το πρωτόκολλο «treat and extend» θεωρείται ένα ευέλικτο και αποδοτικό σχήμα αγωγής με anti-VEGF παράγοντες, που σκοπό έχει να μεγαλώσει τα διαστήματα ανάμεσα στις ενδοϋαλοειδικές εγχύσεις.
• Υπάρχουν πρόσφατες ενδείξεις πως ο ρόλος της φλεγμονής στην ανάπτυξη διαβητικού οιδήματος της ωχράς κηλίδας είναι σημαντικός. Τα κορτικοστεροειδή έχουν αντιφλεγμονώδη δράση μέσα από διάφορους μηχανισμούς, συμπεριλαμβανομένου του μηχανισμού μείωσης της σύνθεσης φλεγμονωδών παραγόντων και μείωσης σύνθεσης VEGF παραγόντων. Σκευάσματα για ενδοφθάλμια χρήση με σκοπό την αντιμετώπιση του διαβητικού οιδήματος της ωχράς κηλίδας είναι η triamcinolone acetonide, η dexamethasone και η fluocinolone acetonide. Η triamcinolone acetonide ακολουθεί μηνιαίο σχήμα ενώ η dexamethasone και η fluocinolone acetonide αποτελούν κορτικοστεροειδή βραδείας αποδέσμευσης και έχουν δράση μέσα στον οφθαλμό μερικούς μήνες. (4-6 μήνες η dexamethasone και 12 μήνες η fluocinolone acetonide).
Τα κορτικοστεροειδή έχουν ένδειξη να χρησιμοποιούνται για την αντιμετώπιση του διαβητικού οιδήματος της ωχράς κηλίδας σε ασθενείς με μειωμένη όραση από το οίδημα, που έχουν ήδη υποβληθεί σε επέμβαση καταρράκτη και δε δείχνουν κάποια βελτίωση ή δε μπορούν να μπουν σε αγωγή με anti-VEGF παράγοντες (καρδιοπαθείς). Παρόλα αυτά, η πρώτη επιλογή σε θεραπεία παραμένουν οι παράγοντες anti-VEGF καθώς παρουσιάζουν καλύτερα αποτελέσματα και δεν έχουν και τις επιπλοκές των κορτικοστεροειδών οι οποίες είναι η αύξηση της ενδοφθαλμίου πιέσεως και η εμφάνιση καταρράκτη. Όλα τα παραπάνω καθιστούν τα κορτικοστεροειδή τη δεύτερη επιλογή αγωγής για το διαβητικό οίδημα της ωχράς κηλίδας.
• Μια ακόμα θεραπευτική προσέγγιση που έχει διερευνηθεί είναι η χειρουργική επέμβαση με τη μέθοδο της υαλοειδεκτομής για την αντιμετώπιση του διαβητικού οιδήματος της ωχράς κηλίδας. Η επέμβαση της υαλοειδεκτομής θα πρέπει να αποφασίζεται αφού ληφθεί υπ’όψιν η κατάσταση του υαλώδους σώματος και του αμφιβληστροειδή. Αν υπάρχει υαλο-ωχρική έλξη τότε ίσως να υπάρχει ένδειξη για επέμβαση υαλοειδεκτομής.
Σε περιπτώσεις όπου η ενδοϋαλοειδική αγωγή με anti-VEGF, κορτικοστεροειδή και η αγωγή με laser δεν έχουν επιφέρει κάποια ανατομική βελτίωση ή βελτίωση στην οπτική οξύτητα και το υαλοειδές είναι ακόμη κολλημένο με τον αμφιβληστροειδή (εικόνα παρακάτω) τότε υπάρχει ένδειξη για χειρουργική αντιμετώπιση. Με τη χειρουργική επέμβαση μπορεί να αποκατασταθεί σε μεγάλο βαθμό ανατομικά η περιοχή της ωχράς κηλίδας αλλά χωρίς αυτό να σημαίνει πως θα υπάρξει απαραίτητα βελτίωση στην οπτική οξύτητα.
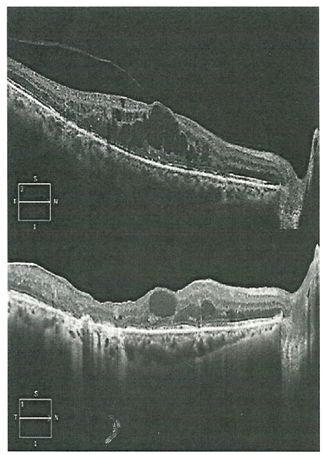
Πριν και μετά από επέμβαση υαλοειδεκτομής σε ασθενή με διαβητικό οίδημα της ωχράς κηλίδας και υαλο-ωχρική έλξη. Όπως φαίνεται και στην εικόνα, το οίδημα έχει ελαφρώς υποχωρήσει αλλά δεν έχει απορροφηθεί εντελώς, μετά την πάροδο 6 μηνών από την επέμβαση.
Συνοψίζοντας, ο σύγχρονος τρόπος αντιμετώπισης του διαβητικού οιδήματος της ωχράς κηλίδας είναι με τη χρήση anti-VEGF παραγόντων. Σε περίπτωση που οι anti-VEGF παράγοντες δεν έχουν την επιθυμητή επίδραση, μπορεί να γίνει αγωγή με κορτικοστεροειδή ή ακόμα και με επέμβαση υαλοειδεκτομής σε περίπτωση όπου υπάρχει ένδειξη. Η χρήση laser μπορεί να συνοδεύσει κάποια αγωγή σε περίπτωση που κριθεί απαραίτητο, χωρίς να αποτελεί ιδιαίτερα καλή αντιμετώπιση της πάθησης από μόνη της. Όλοι οι παραπάνω τρόποι αντιμετώπισης του διαβητικού οιδήματος της ωχράς κηλίδας θα πρέπει να συνδυαστούν και με έλεγχο της γλυκοζυλιωμένης αιμοσφαιρίνης (HbA1c) και τη διατήρηση αυτής σε φυσιολογικά επίπεδα (<6,5-7%).